甲状腺の病気
近年、雑誌やテレビで紹介されることの多い甲状腺疾患。
「最近なんとなく元気がない」「全身倦怠感などがある」「甲状腺が腫れている」
など、もしかしたら甲状腺の病気?と思うことがあるかもしれませんが、甲状腺について詳しく知らない方も多いのではないでしょうか。
あまり知られていませんが、日本人は甲状腺の病気が多いと言われています。
実は甲状腺は体の健康を守る上で欠かせない臓器なのです。
甲状腺から分泌されるホルモンは、各器官の働きを活発にして新陳代謝を良くする役割を持つ、いわば「元気の源」。そのため、甲状腺の形やホルモンの働きに異常があると、全身の不調を招いてしまいます。
甲状腺疾患の大きな特徴として、患者の多くが女性であること、典型的な症状があまりみられないことの2つが挙げられます。更年期障害や体調不良による症状に似ているので、発見が遅れたり、気づかないまま過ごしていたりする
「隠れ甲状腺疾患」の方が多いのです。
きちんと検査を受けて治療をすれば、支障なく日常生活を送れる疾患ですので、必要以上に不安を感じなくても大丈夫です。
今回は、甲状腺の機能や甲状腺の病気の種類、検査、治療について説明していきます。まずは甲状腺について正しい知識を持って、早期発見・治療につなげましょう。
甲状腺とは
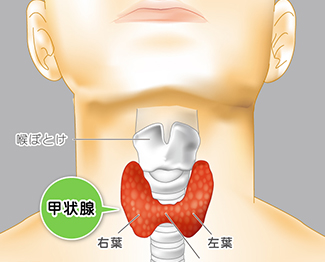
甲状腺は首の前方、のどぼとけのすぐ下にあります。
大きさは縦が4㎝程で、重さが15ℊ前後です。
甲状腺には右葉と左葉があり、ちょうど蝶が羽を広げたような形で、すぐ後ろにある気管(空気の通り道)を抱き込むようについています。
正常の甲状腺は柔らかいので、外から手で触ってもわかりませんが、腫れてくると手で触ることができ、ある程度大きくなると首を見ただけでも腫れがわかるようになります。
甲状腺の機能
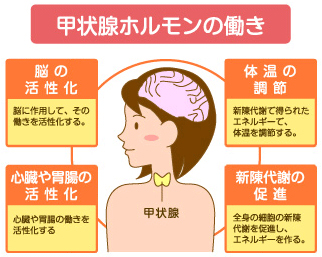
ホルモンを作る臓器を内分泌器官といい、甲状腺もその一つです。
食べ物に含まれるヨウ素を材料にして甲状腺ホルモンを合成する働きをしています。
甲状腺ホルモンには、体の発育を促進し、新陳代謝を盛んにする働きがあります。つまり、私たちが活動するために必要なエネルギーを作り、快適に生活するために必要なホルモンです。甲状腺ホルモンは全身のほとんどの組織に作用し、成長・発育に重要であるばかりでなく、エネルギーの産生や様々な代謝、循環器の調節などもつかさどっています。
そのため、ホルモンの分泌が過剰になったり、低下することで身体にあらゆる症状をきたします。
甲状腺ホルモンとは
甲状腺ホルモンには、サイロキシン(T4)とトリヨードサイロニン(T3)があります。
甲状腺ホルモンは、脳にある下垂体という臓器から分泌される甲状腺刺激ホルモン(TSH)によって調節されています。 甲状腺ホルモンが不足してくるとTSHが増加して甲状腺を刺激します。 逆に、甲状腺ホルモンが何らかの理由で増えすぎるとTSHの分泌は抑えられます。
甲状腺ホルモンの調節
甲状腺ホルモンを調節するために脳から送られる伝令が甲状腺刺激ホルモン(TSH)です。甲状腺刺激ホルモンは血中の甲状腺ホルモンの変動をキャッチして、甲状腺ホルモンの量を一定に保つように指示しています。
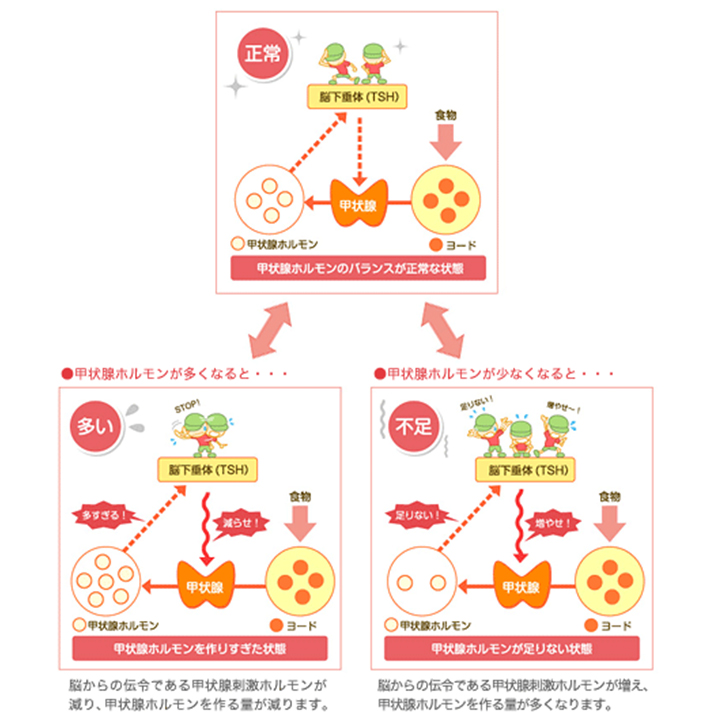
甲状腺機能は、血液検査で甲状腺ホルモン(T4、T3)、甲状腺刺激ホルモン(TSH)の量を測ることで調べることができます。
甲状腺に異常があると
甲状腺の異常は、主に3つに分けることができます。
- 甲状腺ホルモンが多い状態(バセドウ病など)
- 甲状腺ホルモンが少ない状態(橋本病など)
- 甲状腺に腫瘍ができた状態(良性・悪性)
甲状腺ホルモンが多くなったり、少なくなったりすると、全身に様々な辛い症状が現れ、原因不明の体調不良や疲れがたまった状態などが続きます。
甲状腺の腫れ
甲状腺の病気になると、多くの場合、甲状腺が腫れてきますが、その程度は様々です。 甲状腺全体が腫れるタイプとその一部がしこりのように腫れるタイプがあります。 鏡を見ながらつばを飲み込んだときに、のど仏の下でしこりが上下するのがわかるようになります。 最近では、健診で首の血管エコー検査を受けたときに、偶然、小さいしこりが見つかるケースが増えてきています。
甲状腺疾患の症状 セルフチェック
甲状腺疾患の症状はさまざまで、ホルモン分泌の増減により異なるため、注意が必要です。
体の不調を感じたら、以下のリストを参考にセルフチェックをしてみてください。
「共通症状+機能亢進症状」または「共通症状+機能低下症状」が5つ以上当てはまったら、血液検査でホルモンの値をチェックしてみましょう。
甲状腺機能に異常があると起こる共通症状
□全身倦怠感(だるさ)を感じる
□疲れやすい
□髪の毛が抜ける
□甲状腺の腫れ
□むくみ(顔、全身)
□筋力低下、筋肉の疲れ
甲状腺機能亢進(ホルモン分泌が多い)症状
□暑がりである
□汗が異常に多い
□脈拍が多く動悸がする
□不眠
□微熱が続く
□手足が震える
□イライラする
□体にかゆみがある
□口が渇く
□息切れがする
□排便の回数が増える
□食欲亢進
□眼球が出てくる
甲状腺機能低下(ホルモン分泌が少ない)症状
□寒がりである
□汗をかかない
□脈拍数が少ない
□普段から眠気を感じる
□低体温
□体重が増える
□気力(やる気)がでない
□皮膚が乾燥する
□よく声が枯れる
□物忘れしやすい
□動作が鈍い
□便秘
甲状腺の検査
血液検査:ホルモンの値をチェックする
まずは、甲状腺ホルモンが多いのか少ないのかを確認するために、下垂体から分泌される甲状腺刺激ホルモン(TSH)と、甲状腺ホルモン(FT3,FT4)を同時に測定します。
これらに異常があった場合は、なぜホルモン異常が起きているかの原因を調べていきます。
甲状腺は自己免疫疾患と言われる自分の免疫系が自分の体を攻撃してしまう病気により発症してくることが多いため、体にある甲状腺に対する抗体(TSHレセプター抗体、抗サイログロブリン抗体など)を測定し診断を行います。
これらの値を参考にしてホルモン異常の原因を調べていきます。
超音波検査:甲状腺の大きさ、腫瘍の存在を確認する
甲状腺ホルモンの分泌異常がある場合、甲状腺自体も変化してくることがあります。
甲状腺全体が大きくなったり、小さくなったりすることもあります。また、腫瘍の有無を確認し、腫瘍がある場合には、腫瘍の数や大きさ、内部構造などを確認します。
必要があれば注射針を使って甲状腺内部の細胞を摂取し、悪性細胞かどうかを確認します。
甲状腺機能亢進症
甲状腺ホルモンが過剰に分泌され、全身の代謝が亢進している状態の総称です。最も頻度が高い疾患はバセドウ病です。
バセドウ病
バセドウ病は、甲状腺ホルモンが過剰に作られる病気、すなわち甲状腺機能亢進症の代表的な病気です。
他の甲状腺の病気と同じように女性に多く、一般的な甲状腺患者数の男女比が1:9なのに対し、バセドウ病は1:4と比較的男性でも発症しやすい病気と言えます。
発症年齢は、20~30歳代が過半数を占め、次いで40歳代、50歳代となっています。
原因
本来、自分の体を守る役割がある免疫機能が、何らかの問題で自分自身の細胞や生体組織を攻撃してしまう自己免疫疾患の一つになります。
バセドウ病では、甲状腺刺激ホルモンの受容体が敵だとみなされ、攻撃を受けることで甲状腺ホルモンを過剰に分泌します。
バセドウ病の発症原因は、未だにはっきりとは解明されていません。
バセドウ病を発症しやすい体質の人や遺伝的な要素をもっている人などが、過労やストレスなどを長期に受け続けることが引き金となり発症すると考えられています。
他にも喫煙やアルコールの過剰摂取などが引き金になると考えられています。
症状
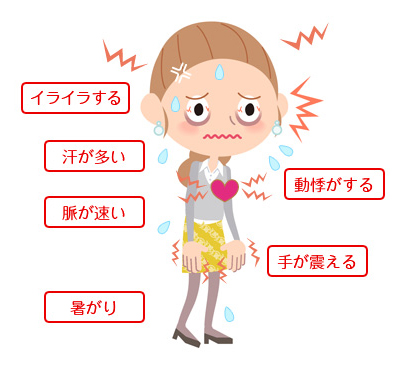
甲状腺ホルモンが必要量より大量に分泌され、血中に多く流れ全身の新陳代謝を活発にさせるために、以下のような症状が現れます。
| 全身症状 | 暑がり、疲れやすい、だるい、体重減少または体重増加(エネルギーを補おうとしての過剰摂取) |
|---|---|
| 体温 | 微熱 |
| 顔つき・首 | 眼球突出、眼瞼腫脹(上瞼が腫れる)、眼瞼後退(瞼が上に引っ張られ目が大きくなったように見える)、複視、甲状腺腫大 |
| 神経・精神症状 | 落着きがない、集中力の低下、イライラ感、不眠 |
| 循環器症状 呼吸器症状 |
動悸、頻脈、心房細動、心不全、むくみ 息切れ(健康な人より酸素が多く必要 |
| 消化器症状 | 食欲亢進(消費エネルギーが多いため)口渇、下痢をしがちになる、排便回数の増加 |
| 皮膚 | 汗をたくさんかく、皮膚のかゆみ、脱毛 |
| 筋肉・骨 | 筋力の低下、手足・体のふるえ、骨粗鬆症 甲状腺中毒性周期性四肢麻痺(男性のみ) |
| 月経 | 月経不順、無月経、不妊 |
| 血液・血圧 | コレステロール低下、血糖上昇、肝障害、血圧上昇 |
バセドウ病は多彩な症状を伴いますが、その現れ方は個人差があり、あまり自覚症状もなく健康な人と同じように過ごしている人もいれば、衰弱して寝込むほど症状が激しい人もいます。年齢でみると、一般に若い人は甲状腺の腫れが目立ちますが、60歳以上になると甲状腺が腫れにくいため、どちらかというと高齢者のほうが、診断が遅れる傾向にあります。
検査
まずは、血液検査・超音波検査を行っていくのが一般的です。
治療
内科的治療
抗甲状腺剤を飲んで、甲状腺ホルモンの分泌を抑制する方法です。2カ月ほどで甲状腺機能が正常化し、症状も軽くなります。副作用として薬が効きすぎたりまれに血液中の白血球が減り、感染症にかかりやすくなることがありますので、定期的な血液検査が必要です。
外科的治療
甲状腺の腫れが大きく、薬で治療できない場合、手術で甲状腺を切り取る方法です。
放射線治療
放射線を発するヨードを飲む方法です。甲状腺に取り込まれ、その放射線によって甲状腺の機能を低下させるという治療法です。効き目は早いのですが、後遺症として甲状腺機能低下をきたす場合があります。
甲状腺機能低下症
甲状腺ホルモンの分泌が減少し、全身の代謝が低下している状態の総称です。よく知られている疾患に橋本病があげられます。甲状腺機能低下症の原因は、甲状腺でのホルモンの合成と分泌が低下した場合と、甲状腺ホルモンは十分に供給されているのに、標的組織の作用に異常があってホルモン作用が発揮されない場合があります。
前者には、甲状腺自体に原因がある場合(原発性甲状腺機能低下症)と、甲状腺自体には異常はないのですが下垂体や視床下部の機能低下が原因の場合(中枢性甲状腺機能低下症)があります。
後者は甲状腺ホルモン不応症と呼ばれ、甲状腺ホルモン受容体の先天異常が原因であることが多いです。
橋本病
“慢性甲状腺炎”とも呼ばれ、甲状腺に炎症が起きている病気で、甲状腺機能低下症の代表的な病気です。
甲状腺機能低下症はバセドウ病と正反対で、甲状腺ホルモンの量が不足して新陳代謝が低下し全てが老けていくような症状がみられます。
橋本病は甲状腺の病気の中でも特に女性に多く、男女比は約1:20~30近くにもなります。また、20歳代後半以降、特に30、40歳代が多く、幼児や学童には稀です。
明らかな甲状腺機能低下症がある人は橋本病の約10%で、さらに20%程の患者様では、血液検査をして初めて甲状腺ホルモンの不足があることがわかります。つまり、橋本病の約30%には機能低下がみられ、あとの70%は甲状腺機能が正常です。
甲状腺に腫れがあるだけで他に全く異常がない場合には、橋本病であることに全く気付かずに生活していることが少なくありません。また、甲状腺の腫れが大きいからといって機能低下が著しいとは限りませんし、甲状腺は目立たないのに甲状腺機能低下が著しい場合もあります。
原因
甲状腺臓器特異性自己免疫疾患の1つで、自己免疫の異常が原因で甲状腺に炎症が起こってしまう病気です。
原因は不明で、ある種のリンパ球が甲状腺組織を攻撃して起こるらしいといわれています。
症状
必要量の甲状腺ホルモンが作りきれないために、全身の新陳代謝が悪くなり、以下のような症状が現れます。
| 全身症状 | 寒がり、疲れやすい、動作が鈍い、体重増加、声枯れ・低音 |
|---|---|
| 体温 | 低体温 |
| 顔つき・首 | むくみ、甲状腺腫大、のどの違和感、ボーっとしたような顔 |
| 神経・精神症状 | 物忘れ、無気力、居眠り、行動的でなくなる、ゆっくりとした喋りかたになる |
| 循環器症状 | 徐脈、息切れ、むくみ、心肥大 |
| 消化器症状 | 食欲低下、舌が肥大、便秘 |
| 皮膚 | 汗をかかない、乾燥、脱毛、皮膚の蒼白(貧血によってなる) |
| 筋肉・骨 | 筋力低下、肩こり、筋肉の疲れ |
| 月経 | 月経不順、月経過多(量が多くなったり、期間が長く続く) |
| 血液・血圧 | コレステロール上昇、肝障害、貧血 |

検査
まずは、血液検査・超音波検査を行っていくのが一般的です。
治療
橋本病は、必ずしも甲状腺機能の低下を伴うとは限りません。甲状腺機能がまだ正常な場合は、特別な治療をせずに経過観察となります。血液検査の結果と身体の状態に合わせて内服による甲状腺ホルモンの補充治療をします。甲状腺機能が低下している場合には、甲状腺ホルモン剤の内服が行われます。1日1回の内服で済みますが、多くは何年間も内服が必要となるため心臓に疾患のある人や高齢者は少量から服用し、徐々に増量して甲状腺ホルモンの血中濃度を測り、心電図などで心臓の状態を観察しながら、長期的な維持量を決定します。
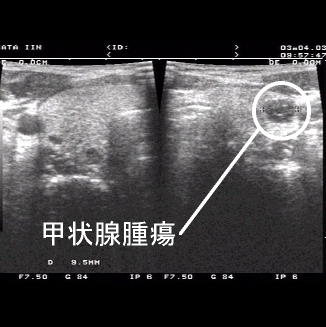
結節性甲状腺腫
甲状腺に腫瘍ができる病気です。良性と悪性があり、結節性甲状腺腫は以下のように分類されます。
- 甲状腺良性結節(濾胞腺腫・腺腫様甲状腺腫・嚢胞)
- 甲状腺悪性腫瘍(乳頭がん・濾胞がん・低分化がん・未分化がん・髄様がん、悪性リンパ腫)
- 甲状腺機能結節(プランマー病)
結節性甲状腺腫は、甲状腺機能にほとんど異常がみられないため自覚症状がなく、腫瘍が大きくなり、喉の一部が腫れ甲状腺腫瘍に気づきます。
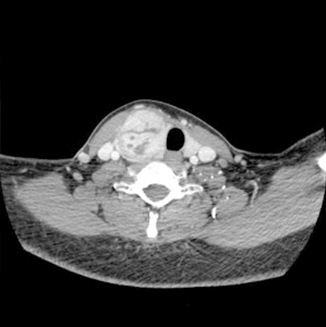
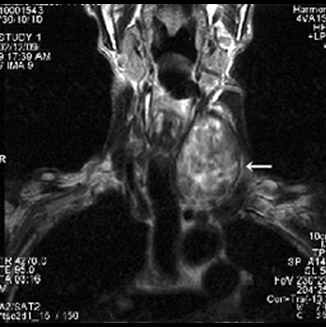
自覚症状がないため放っておく患者さんもいますが、悪性腫瘍の可能性もあるので、腫れがある場合や健診などで疑われた場合には、きちんと専門の病院を受診し超音波検査やCT、MRI検査などで良悪性の鑑別をすることが大切です。
おもな治療法
甲状腺がんの治療は、血液がん(悪性リンパ腫)を除けば、手術による摘出が基本です。
手術の前後には、放射線治療やホルモン療法が併用されることもあります。早期に発見すれば、甲状腺がんの多くは命を落とすことなく、通常の生活に戻ることも可能です。頸部にしこりが見られ、徐々に増大する場合には、受診をご検討下さい。
勘違いされやすい甲状腺の病気
などの病気にも間違えられやすいです。
きちんと検査を受けて治療をすれば、支障なく日常生活を送れる疾患ですので、上記の疾患でいつまでたっても症状が改善しない場合は、一度甲状腺のチェックをしてみるのもよいでしょう。
どうも体の調子が悪い、どうもすっきりしないと思っている(感じている)方は、早期発見のためのセルフチェックを行ってみましょう。
思いあたる節があれば、内分泌内科へお気軽にご相談ください。
早めの検査をおすすめします
暑がり、イライラ、手の震えをきたすバセドウ病。寒がり、体がだるくなり、肌がカサカサになる甲状腺機能低下症。首にしこりができる甲状腺腫瘍。見逃されやすいこれらの病気には、甲状腺の検査が有用です。
上記のような症状が出たらかかりつけの先生にご相談下さい。
当院では、内科にご相談下さい。

診療についてClinic
診療受付時間
月~金
| 午前 | 8:45~11:15 |
|---|---|
| 午後 | 13:45~17:00 |
土
| 午前 | 8:45~11:15 |
|---|---|
| 午後 | 13:45~16:30 |
診療開始時間
| 午前 | 9:00~ |
|---|---|
| 午後 | 14:00~ |
お問い合わせ







